1. Wat is valpreventie?
1.1 Wat is valpreventie bij ouderen?
Valpreventie bij ouderen is het aan de hand van richtlijnen, maatregelen en activiteiten voorkomen dat een persoon ouder dan 65 jaar ongewild en plotseling valt, ongeacht of daar letsel uit voortkomt of niet.
1.2 Waarom is valpreventie belangrijk?
Het is duidelijk waarom vallen in het algemeen slecht is voor oudere maar ook jongere mensen. Het doet immers pijn, is geen fijne ervaring en vaak houdt men er zowel lichte als ernstige letsels aan over. Wanneer we echter kijken naar vallen bij ouderen, mensen ouder dan 65 jaar, komen er nog een paar complicaties bij kijken die het voorkomen van vallen, zogenaamde valpreventie, nog belangrijker maken.

Het belang van valpreventie bij ouderen is in de volgende groepen samen te vatten:
- Ernstige fysieke gevolgen: Een val heeft zeer vaak fysieke gevolgen in de vorm van zowel lichte als ernstige letsels. Met als het meest voorkomende letsel (heup)fracturen en hoofd-hersenletsels, resulterend in een lang herstelproces of zelfs vroegtijdige dood. Kleinere letsels zijn weefselbeschadigingen (open huidwonde) en distorsie.
- Ernstige mentale gevolgen: Na een val ontstaat er bij senioren vaak valangst of een gevoel van schaamte, waardoor men zich onzeker en extra kwetsbaar voelt.
- Ernstige sociale gevolgen: Door de valangst of het gevoel van schaamte kan de persoon in kwestie zijn of haar activiteitenpatroon aanpassen. Hierdoor zal deze persoon minder vaak buiten komen, waardoor hij of zij in een sociaal isolement terechtkomt. Zo heeft 3-85% last van valangst, waarvan 38% aangeeft activiteiten te vermijden.
- Ernstige financiële gevolgen: Volgens de cijfers van het Expertisecentrum Val- en Fractuurpreventie Vlaanderen, bedroegen de kosten met betrekking tot het behandelen van ruim 15.000 heupfracturen in 2010 € 308 miljoen. Dit aantal zal tegen 2025 naar schatting stijgen tot 19.000 heupfracturen. De kosten per persoon bedragen momenteel ongeveer € 11.500 per persoon.
Een val bij ouderen boven de 65 jaar is bijna nooit “alleen een val”. Daarom is aandacht voor valpreventie zo belangrijk. Het mentale aspect dat valangst creëert, niet meer de deur uit durven en het gevoel van schaamte, zijn allemaal reële factoren. Uiteraard is het fysieke aspect en het lange revalidatieproces zeer ingrijpend en belemmerend voor de persoon die gevallen is, maar ook voor de omgeving die deze dierbare zijn of haar zelfstandigheid ziet afnemen en nu waarschijnlijk (mantel)zorg nodig zal hebben.
De consequenties zijn dermate groot dat we het ons gewoon niet kunnen permitteren om geen aandacht aan valpreventie te geven.
1.3 Valpreventie in cijfers
Hieronder kijken we naar enkele valgerelateerde cijfers van het Expertisecentrum Val- en Fractuurpreventie Vlaanderen:
- Van de thuiswonende 65-plussers valt maar liefst 24 tot 40% eenmaal per jaar. 21 tot 45% valt zelfs meer dan eenmaal per jaar. Bij ouderen met dementie loopt dit cijfer zelfs op tot 72%, waarvan 39% herhaaldelijk valt.
- Bij 65-plussers die in woonzorgcentra wonen is het percentage hoger: 30 tot 70% van deze ouderen valt eenmaal per jaar en 15 tot 40% van deze ouderen valt herhaaldelijk.
- Het valrisico stijgt met de leeftijd: bij 75-plussers valt 35% tot 45% tenminste eenmaal per jaar.
- Een valincident is de belangrijkste oorzaak voor ‘onvrijwillig letsel’ en de 5de meest voorkomende doodsoorzaak bij 75-plussers.
- 40% van letsels/verwondingen en overlijdens is toe te schrijven aan valgerelateerde incidenten.
- Vrouwen hebben vaker een heupfractuur, maar mannen overlijden vaker ten gevolge van een heupfractuur. Ook vallen vrouwen vaker, maar overlijden mannen vaker ten gevolge van een fatale val.
- Door de vergrijzing die wij in onze maatschappij kennen, zullen overlijdens en letselopnames in ziekenhuis en woonzorgcentra ten gevolge van een val toenemen.
Zoals we hierboven kunnen lezen zal het aantal valgerelateerde ongevallen in de toekomst toenemen. Er zullen ook veel meer 65-plussers zijn door de huidige vergrijzing en de komst van de babyboomers.
Meest voorkomende locatie van een val
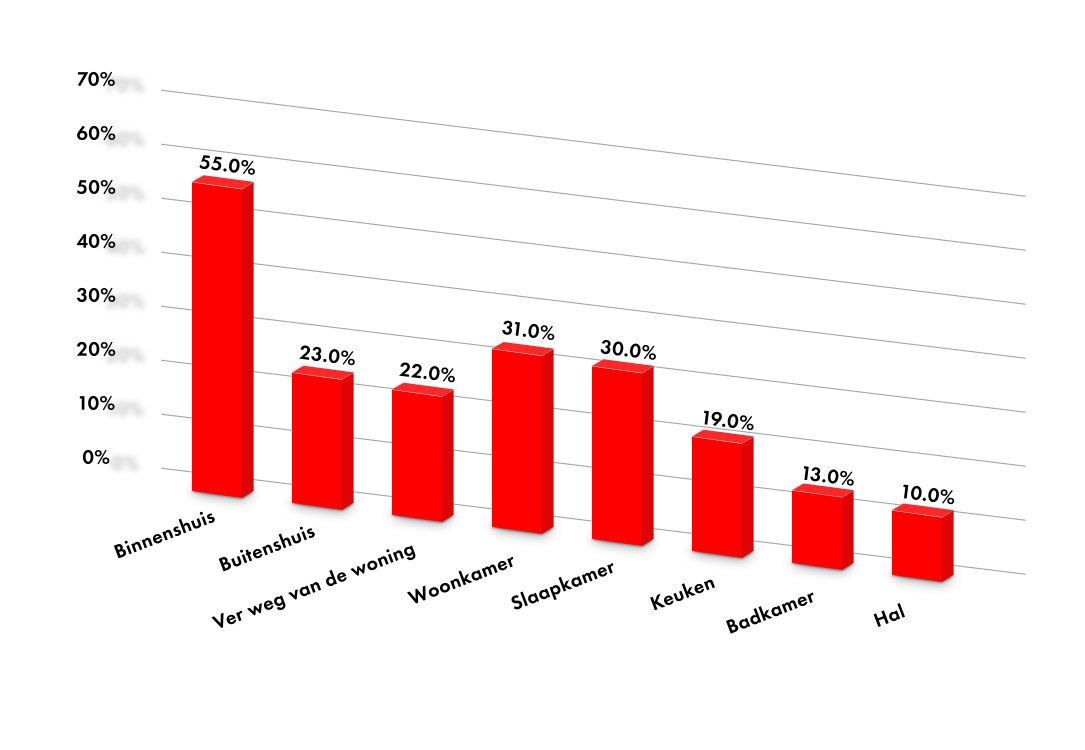
Bron: valpreventie.be
Meest voorkomende letsel na een val
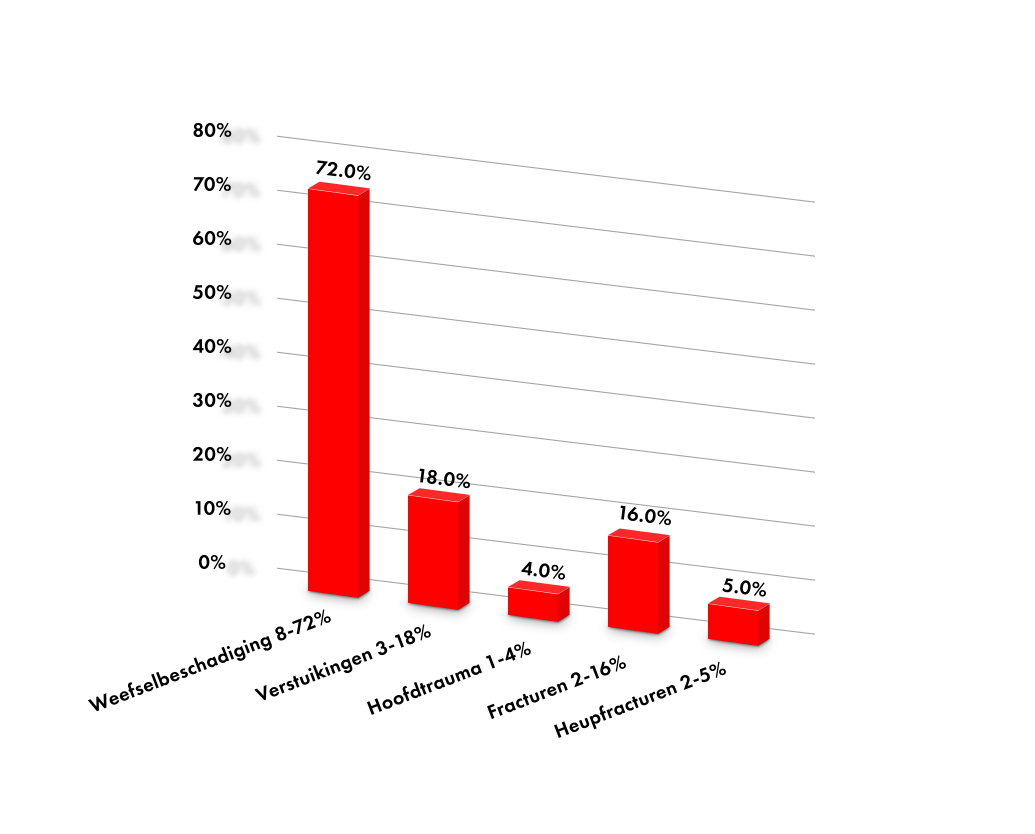
Bron: valpreventie.be
2. Valrisico’s en -oorzaken
hoe groter het risico op vallen is.

2.1 Risicofactoren voor vallen
Risicofactoren voor vallen kunnen helpen bij het in beeld brengen van hoe kwetsbaar iemand is met betrekking tot de kans om te vallen. Sommige factoren zijn nog nooit bij ons opgekomen, maar wanneer we erover nadenken zijn deze heel logisch. Het is een goede afvinklijst om zelf een keer na te gaan hoe ons eigen valrisico eruitziet en op welke punten we extra voorzichtig kunnen zijn.
De belangrijkste risicofactoren zijn:
- Cognitieve problemen
- Mobiliteitsproblemen (balans, lopen, spierkracht)
- Een eerdere val hebben gehad
- Medicijngebruik (psychofarmaca, polyfarmacie)
- Problemen met algemene dagelijkse levensverrichtingen (*ADL)
- Gewrichtsproblemen
- Verminderd gezichtsvermogen
- Valangst
- Duizeligheid
- Voetproblemen
- Ondervoeding
- Risico’s in de leefomgeving
- Depressiviteit
- Pijn
- Passiviteit
2.2 De meest voorkomende oorzaken bij vallen
De hierboven genoemde factoren kunnen we in een wat praktischere manier onderverdelen in twee groepen:
- Lichamelijke factoren
- Omgevingsfactoren
Er zijn heel wat elementen om ons heen die voor een val kunnen zorgen. We kennen immers allemaal het gezegde ‘een ongeluk zit in een klein hoekje’. Sommige factoren zijn echter vaker de oorzaak van een valpartij dan anderen. Deze factoren noemen we risicofactoren voor vallen. Hieronder hebben we de meest voorkomende factoren in twee rijtjes verdeeld:


Persoonsgebonden factoren
- Moeilijkheden hebben met cognitieve functies zoals aandacht, concentratie, zich oriënteren, maar ook inzicht hebben en plannen maken.
- Verminderd evenwicht waardoor men minder in balans is en moeilijker in beweging komt.
- Kwetsbaarder omdat iemand al eerder is gevallen waardoor ‘valangst’ kan ontstaan.
- Medicijngebruik zoals stemmingsstabilisatoren en andere psychofarmaca die nadelig zijn bij valpreventie.
- Duizeligheid, zich verward voelen, verminderd bewustzijn en desoriëntatie. Ook zich ‘licht in het hoofd voelen’ bijvoorbeeld bij het te snel opstaan.
- Incontinentie, vaak naar het toilet moeten gaan zeker ‘s nachts.
- Verslechtend hoor-en gezichtsvermogen, vooral zichtgerelateerde problemen zijn problematisch.
- Hallux-valgus of een voetknobbel, of andere voetproblemen kunnen het evenwicht ernstig verstoren.
- Artritis en gewrichtsproblemen in het algemeen.
- Ondervoeding en de gevolgen hiervan, zoals osteoporose of een gebrek aan vitamine D en calcium.
- Pijn kan ervoor zorgen dan men minder mobiel is en zich minder stabiel voelt, wat dan weer in vallen kan resulteren.
- Het is van groot belang om in beweging te blijven en oefeningen te doen die de spierkracht, coördinatie en het evenwicht versterken.
Omgevingsgebonden factoren
- Natte of gladde vloeren zowel binnen als buiten.
- Schoenen die geen houvast of stabiliteit bieden.
- Instabiele meubels waar men geen houvast aan heeft, loszittende tapijten of tapijten in het algemeen.
- Geen of onvoldoende steunpunten in de woning en in het bijzonder in de badkamer.
- Plekken in huis of buitenshuis die niet voldoende verlicht zijn of geen helder licht geven.
- Een omgeving waar men niet bekend mee is en waarin men daardoor minder snel kan reageren indien nodig.
- Onrustig verkeer buiten kan voor stress en desoriëntatie zorgen.
- Hoge opstapjes buiten of bijvoorbeeld een oneven grond of losse stoeptegels.
- Problemen met *ADL, hoe zelfredzaam iemand is. Iemand heeft problemen met o.a. eten, drinken, bewegen, in en uit bed/bad komen, persoonlijke hygiëne, maar ook ontspanning en reizen.

2.3 Valpreventie bij thuiswonende ouderen
Zoals eerder gezien valt zo’n 35% van alle thuiswonende 65-plussers ten minste één keer per jaar. We kunnen dus gerust zeggen dat het een veelvoorkomend probleem is. Eén derde van deze 35% valt zelfs meerdere keren per jaar.
Uit onderzoek is gebleken dat vooral het hebben van mobiliteitsproblemen voor senioren een belangrijke risicofactor is. Denk hierbij aan stoornissen in het evenwicht, looppatroon en verminderde spierkracht. Valpreventiecursussen kunnen hiervoor een goede uitkomst zijn en het valrisico verminderen. Zeker wanneer men werkt aan het versterken van de spierkracht en daardoor het evenwicht verbetert.
In hoofdstuk 4 bekijken we wat er precies allemaal aan valpreventie gedaan kan worden. We bekijken hieronder alvast 4 pijlers voor valpreventie bij thuiswonende ouderen. Voor een uitgebreide uitleg kunt u het desbetreffende hoofdstuk bekijken.
Welke maatregels kunnen worden genomen?

Aanpassingen aan
de woonomgeving

Evaluatie van
het medicatiegebruik

Schoeisel

Verbeteren van
het evenwicht
2.4 Valpreventie in woonzorgcentra
Woonzorgcentra
Ouderen die in verzorgingscentra wonen zijn niet meer zelfstandig genoeg om thuis te blijven wonen. Valpreventieonderzoek heeft aangetoond dat ongeveer twee op drie bewoners van een woonzorgcentra ten minste 1 maal per jaar valt.
Het valpercentage is aanzienlijk hoger, omdat de bewoners een hoger kwetsbaarheidsprofiel hebben dan een senior die zelfstandig thuis kan wonen. Ook wordt er in woonzorgcentra beter gerapporteerd, waardoor de cijfers gemakkelijker te verkrijgen zijn.
Zelden is slechts één enkele factor de oorzaak van een val
We hebben gezien dat er verschillende factoren meespelen wanneer we naar de oorzaken van een val kijken. Het is achteraf echter vaak moeilijker om een conclusie te trekken over welke factor de hoofdoorzaak was.

2.5 Valpreventie en uw zorgverzekeraar
Valpreventie staat hoog op de agenda en is een aspect van ons leven waar veel aandacht aan moet worden gegeven, zeker wanneer we ouder dan 55 jaar zijn. Daarom vergoeden verzekeraars (deels) activiteiten voor valpreventie vanuit de eigen aanvullende verzekering niet allemaal (even veel). Het is echter de moeite waard om dit bij uw verzekeraar na te vragen.Over het algemeen worden activiteiten voor valpreventie vanuit de aanvullende verzekering vergoed. Dit kan eenmalig zijn of een vast bedrag per jaar. Dit soort activiteiten wordt over het algemeen alleen voor 55-plussers vergoed. Vaak hangt de hoogte van de maximale vergoeding van de aanvullende verzekering af. De hoogte van de verzekering hangt af van de verzekeraar.
De activiteiten kunnen in de vorm van een valpreventiecursus bij de kinesitherapeut zijn, maar ook in de vorm van advies van een ergotherapeut of woonadvies om uw woning valvriendelijk te maken.
Neem contact met uw zorgverzekeraar op om precies te weten op welke vergoeding u kunt rekenen voor activiteiten voor valpreventie, ergobegeleiding of woonadvies.
2.6 Valpreventie en vitamine D
Het is wetenschappelijk bewezen dat er een verband is tussen vitamine D en valpreventie. In een eerder artikel over het belang van vitamine D dat u op onze blog via deze link kunt lezen, bespreken wij waarom deze zonnevitamine zo belangrijk voor ons welzijn is. Vitamine D is essentieel om onze botten gezond en sterk te houden en gezonde botten zijn dan weer essentieel bij valpreventie.
Vitamine D wordt vaak voorgeschreven als een preventieve maatregel om vallen onder ouderen te voorkomen. Dit omdat vitamine D een belangrijke bijdrage levert aan de kwaliteit van onze botten. Een verbeterde botkwaliteit heeft een positief effect op de spierkracht en spierfunctie, twee elementen die van groot belang zijn bij valpreventie.
VITAMINE D IN ONS LICHAAM
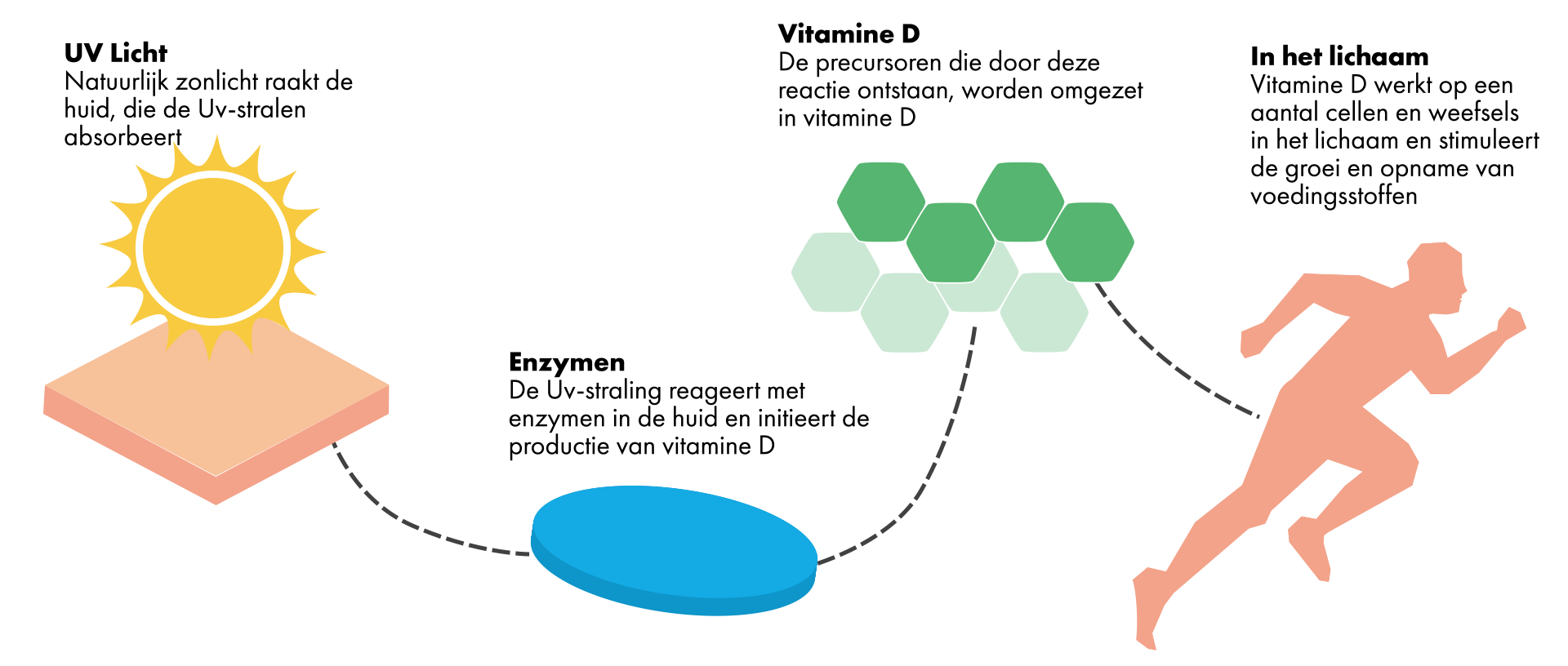
Vitamine D is via voedsel in te nemen (bekijk in ons artikel over vitamine D waar u de meeste vitamine D uit kunt halen), maar het grootste deel vitamina D wordt in onze huid aangemaakt. In de afbeelding hierboven kunt u zien hoe dit in zijn werking gaat.
Ook calcium speelt een belangrijke rol bij het sterk en gezond houden van onze botten Het is daarom ook van belang om voldoende voedsel met calcium te nuttigen. Een tekort aan vitamine D en calcium kan leiden tot zwakke spieren en botten die pijnlijk en breekbaar kunnen zijn. We hebben gezonde en sterke spieren nodig om ons evenwicht op peil te houden, waardoor we minder snel onze balans verliezen en dus ook minder snel geneigd zijn om te vallen. In het geval dat u toch een keertje valt, is het van belang dat uw botten sterk genoeg zijn om niet te breken. Zoals eerder gezien zijn heupfracturen het meest voorkomende letsel als gevolg van een val. Dat moeten we dus zien te voorkomen.
Wat u kunt doen om meer vitamine D binnen te krijgen:
- Uw dokter kan u vitamine D-supplementen voorschrijven. Bespreek dit altijd eerst met uw dokter. Een teveel aan vitamine D kan nadelige gevolgen voor uw nieren hebben, hoewel een teveel niet vaak voorkomt.
- Stel uw huid in de periode van april tot oktober ten minste 15 minuten per dag bloot aan daglicht, vooral via de armen, benen en buik.
- Nuttig voedsel dat rijk aan vitamine D en calcium is.
Bekijk voor een compleet advies met betrekking tot deze zonnevitamine ons artikel over vitamine D.
Vitamine D is via voedsel in te nemen (bekijk in ons artikel over vitamine D waar u de meeste vitamine D uit kunt halen), maar het grootste deel vitamina D wordt in onze huid aangemaakt. In de afbeelding hierboven kunt u zien hoe dit in zijn werking gaat.
Ook calcium speelt een belangrijke rol bij het sterk en gezond houden van onze botten Het is daarom ook van belang om voldoende voedsel met calcium te nuttigen. Een tekort aan vitamine D en calcium kan leiden tot zwakke spieren en botten die pijnlijk en breekbaar kunnen zijn. We hebben gezonde en sterke spieren nodig om ons evenwicht op peil te houden, waardoor we minder snel onze balans verliezen en dus ook minder snel geneigd zijn om te vallen. In het geval dat u toch een keertje valt, is het van belang dat uw botten sterk genoeg zijn om niet te breken. Zoals eerder gezien zijn heupfracturen het meest voorkomende letsel als gevolg van een val. Dat moeten we dus zien te voorkomen.
Wat u kunt doen om meer vitamine D binnen te krijgen:
- Uw dokter kan u vitamine D-supplementen voorschrijven. Bespreek dit altijd eerst met uw dokter. Een teveel aan vitamine D kan nadelige gevolgen voor uw nieren hebben, hoewel een teveel niet vaak voorkomt.
- Stel uw huid in de periode van april tot oktober ten minste 15 minuten per dag bloot aan daglicht, vooral via de armen, benen en buik.
- Nuttig voedsel dat rijk aan vitamine D en calcium is.
Bekijk voor een compleet advies met betrekking tot deze zonnevitamine ons artikel over vitamine D.
3. Valpreventie en chronische aandoeningen
Het is niet voor niets dat er zoveel aandacht wordt gegeven aan valpreventie. De zaken worden nog wat ingewikkelder wanneer er ook sprake is van een chronische aandoening. Hoe voorkomt u bijvoorbeeld vallen wanneer iemand de ziekte van Parkinson heeft? Wat is de beste manier om met valpreventie om te gaan bij mensen met dementie? Belangrijke vragen waar we vaak niet direct een antwoord op hebben. In dit hoofdstuk gaan we precies daarnaar kijken.
Hoe kunnen mensen met een chronische aandoening werken aan valpreventie?

3.1 Valpreventie bij ouderen met dementie en cognitieve problemen
Ook bij valpreventie en dementie staan een veilige woonomgeving en beweegprogramma’s op nummer 1. Zoals we hebben kunnen zien, is het duidelijk dat in beweging blijven essentieel is bij het voorkomen van vallen. Dat geldt ook voor mensen die dementie hebben. Omdat dementie relatief veel voorkomt, zo is het aantal Belgen met dementie gestegen naar 200.000, en deze aantallen door de vergrijzing zeker zullen toenemen, is aandacht voor valpreventie in deze groep ontzettend belangrijk.
De risicofactoren die in hoofdstuk 2.2 zijn omschreven gelden ook voor deze groep. Het valpercentage bij mensen met cognitieve problemen en dementie is echter 66%. Dit heeft maar liefst drie keer zoveel heupfracturen als gevolg! Daarbij heeft deze groep een grotere kans om als resultaat van een valgerelateerd letsel in woonzorgcentra terecht te komen en zelfs te overlijden.
Gedragsproblemen die aan dementie verbonden zijn kunnen voor een hoger valrisico zorgen. Dat zijn onder andere de volgende gedragsproblemen:
- Ronddwalen
- Impulsiviteit
- Problemen met het inschatten van omgevingsrisico’s en eigen capaciteiten

Valpreventie en cognitieve problemen
Om deze problemen en andere dementiegerelateerde problemen te kunnen behandelen, krijgen patiënten met cognitieve problemen vaak psychotrope medicijnen voorgeschreven. Medicijnen zoals stemmingsstabilisatoren, antipsychotica en antidepressiva zijn nadelig bij het voorkomen van vallen. Het is dus wel begrijpelijk waarom deze groep nog kwetsbaarder is dan hun leeftijdsgenoten zonder cognitieve problemen.

Daarnaast worden de volgende uitvoerende functies ook negatief beïnvloed:
- Plannen
- Geheugen
- Aandacht
Ook zijn er aanwijzingen dat deze functies samengaan met loopstoornissen en evenwichtsproblemen. Dit bemoeilijkt participatie aan valpreventie, waardoor de effectiviteit van valpreventie-inspanningen ten opzichte van ouderen zonder cognitieve problemen vermindert.
Wat is belangrijk bij valpreventie en dementie en waar moet op gelet worden?
Net zoals bij ouderen die niet in deze kwetsbare groep zitten, zijn de volgende factoren belangrijk bij het voorkomen van vallen:
- Beweegprogramma’s die zich richten op mobiliteit, spierkracht en balans
- Evaluatie en aanpassing van medicijnen
- Oogtesten
- Aanpassingen aan de woning
- Vitamine D-supplementen
Echter voor deze kwetsbare groep kan de effectiviteit van valpreventieprogramma’s worden vergroot wanneer bovengenoemde punten worden uitgevoerd in combinatie met:
- Een op maat gemaakt behandelingsprogramma
- Begeleiding van een mantelzorger en/of een zorgprofessional
Het Otagoprogramma
Dit programma werd ontwikkeld door een onderzoeksteam aan de universiteit in Otago (Nieuw-Zeeland). Het Otagoprogramma heeft als doel de balans, spierkracht en mobiliteit van (kwetsbare) volwassenen te verbeteren. Onderzoek heeft aangetoond dat dit programma vooral effectief is bij 80-plussers en in het algemeen valincidenten met 35% heeft verminderd. Ook werd er een toename van zelfvertrouwen, kracht en evenwicht geconstateerd bij de deelnemers. Dit beweegprogramma is vooral geschikt voor kwetsbare ouderen die met of zonder loophulpmiddelen lopen.
3.2 Valpreventie en osteoporose
Osteoporose is een chronische aandoening van het skelet waarbij de botsterkte steeds afneemt. Mensen met osteoporose hebben daarom zeer zwakke en poreuze botten. Iemand weet vaak pas nadat een bot is gebroken dat hij of zij osteoporose heeft. Over het algemeen zorgt osteoporose niet voor klachten. In sommige gevallen kan osteoporose echter wel voor pijn zorgen, bijvoorbeeld in het geval van wervelfracturen of ingezakte rugwervels.
Osteoporose zorgt ervoor dat er minder botmassa is, maar het zorgt ook voor een verandering in de botstructuur, waardoor er gemakkelijker botbreuken ontstaan. Valpreventie en osteoporose hebben daarom een belangrijke verbintenis: een brozer bot breekt immers veel gemakkelijker bij een val dan een sterker bot.
Enkele cijfers:
- Eén op drie Belgische vrouwen hebben kans op breuken naar aanleiding van osteoporose na de menopauze.
- De pols, heup, bovenarm, ribben en bekken breken het vaakst als gevolg van osteoporose.
- Het risico neemt sterk toe van het 65ste tot 70ste
- Naar verwachting zal tegen 2050 het aantal breuken naar aanleiding van Osteoporose verdriedubbelen.
Een botbreuk bij 55-plussers is vaak een aanleiding om op osteoporose te testen en zou ook als eerste signaal voor een test moeten worden aangenomen. Het is belangrijk om zelf alert te blijven, zodat er tijdig aan voorzorg kan worden gewerkt. Een gebroken bot heeft uiteraard negatieve gevolgen die het best kunnen worden voorkomen. Dit is natuurlijk ook het doel bij valpreventie.
Er zijn enkele risicofactoren die u voor uzelf kunt nagaan:
- U bent ouder dan 55 jaar
- U heeft een gewicht onder de 60 kg
- U heeft een botbreuk gehad na uw 50ste levensjaar
- Eén of beide ouders hebben ooit een heup gebroken
- U heeft last van een verminderde mobiliteit
- U heeft reumatoïde artritis
- U bent in de afgelopen 12 maanden ten minste één keer gevallen
- U heeft diabetes, COPD, darmziekte, verhoogde schildklierwerking of epilepsie
- U heeft langer dan 3 maanden glucocorticoïden gebruikt
Bovengenoemde punten zijn risicofactoren. Indien u uzelf hierin herkent is het wellicht een goed idee om het met uw (huis)arts te bespreken. Wanneer nodig kunt u dan getest worden op osteoporose. Neem dan altijd uw medicijnenoverzicht mee (dit is bij uw apotheek te verkrijgen), zodat uw arts precies weet welke medicijnen u momenteel inneemt en of dit invloed kan hebben op uw valrisico.
3.3 Valpreventie en de ziekte van Parkinson
De ziekte van Parkinson heeft veel invloed op ons evenwicht en vallen kan daardoor sneller gebeuren. Vooral wanneer iemand zich al in de ‘middenfase’ van parkinson bevindt. De middenfase betekent dat de persoon de symptomen van parkinson al voelt. Wanneer iemand in de beginfase zit, is dit nog niet het geval.
In de middenfase komen de eerste beperkingen en wordt het uitvoeren van bepaalde activiteiten moeilijker. In deze fase komen de problemen met het evenwicht aan bod en kunnen we spreken van een verhoogd valrisico. Vaak wordt er in deze fase door middel van kinesitherapie gewerkt aan het behouden en bevorderen van activiteiten door te oefenen met activiteiten en functies in probleemgebieden zoals lichaamshouding, reiken, grijpen, balans en lopen.
Bij de ziekte van Parkinson is het dus ook van belang om zo veel mogelijk in beweging te blijven om zodoende vallen te voorkomen. Uiteraard dient u dit altijd in overleg met uw (huis)arts, kinesitherapeut en/of ergotherapeut te be spreken. Vooral bij de ziekte van Parkinson is begeleiding bij fysieke beweging ontzettend belangrijk, want het is natuurlijk niet de bedoeling dat dankzij de beweging het valrisico juist wordt vergroot.
Om het valrisico bij parkinson te verkleinen kunnen verschillende therapeutische mogelijkheden overwogen worden:
- Optimaliseren van de parkinsonmedicatie
• Verminderen van of stoppen met kalmeringsmiddelen
• Kinesitherapie gericht op het verbeteren van het evenwicht
• Interventie van onder andere verpleegkundigen en ergotherapeuten
Wilt u meer weten over parkinson en valpreventie? Bekijk dan het uitgebreid artikel op onze blog over het effect van parkinson op het evenwicht en de mobiliteit.
4. Valpreventie: aanpassingen aan huis en omgeving
Zoals we in de voorafgaande hoofdstukken hebben kunnen zien, is valpreventie noodzakelijk.
Vergeet niet dat een val met letsel als gevolg immers invloed heeft op bijna alle vlakken van ons leven.

Gelukkig zijn er wel maatregelen die we kunnen treffen om ervoor te zorgen dat het risico aanzienlijk wordt verminderd.
In dit hoofdstuk gaan we kijken naar aanpassingen aan onze woning en aan de omgeving om vallen zoveel mogelijk te voorkomen.
4. Valpreventie: aanpassingen aan huis en omgeving
Zoals we in de voorafgaande hoofdstukken hebben kunnen zien, is valpreventie noodzakelijk.
Vergeet niet dat een val met letsel als gevolg immers invloed heeft op bijna alle vlakken van ons leven.

Gelukkig zijn er wel maatregelen die we kunnen treffen om ervoor te zorgen dat het risico aanzienlijk wordt verminderd.
In dit hoofdstuk gaan we kijken naar aanpassingen aan onze woning en aan de omgeving om vallen zoveel mogelijk te voorkomen.
4.1 Valpreventie in de badkamer en op het toilet
De meeste valgerelateerde ongelukken thuis gebeuren in de badkamer en in het toilet. Dit is erg begrijpelijk. Nattigheid, gladde tegels en zeepproducten kunnen namelijk een gevaarlijke combinatie vormen. Vooral wanneer de juiste maatregelen niet worden toegepast.Er zijn verschillende maatregelen die we in onze badkamer en ons toilet kunnen toepassen om een veilige plek te creëren:
Bad vervangen door een seniorvriendelijke inloopdouche: inloopdouches die speciaal voor ouderen ontworpen zijn komen vaak al met alle veiligheidsmaatregelen die u nodig heeft zoals:
- Antislipvloer
- Glazen wand
- Antibacteriële hars
- Versterking in het glas
- Planchet op hoogte
- Handgreep

Let op! Het is altijd een goed idee om u door een ergotherapeut of veiligheidsadviseur te laten adviseren.
Badlift:
Wanneer de bewoner toch de voorkeur geeft aan het bad of deze niet door een inloopdouche kan of wil vervangen, dan is een stevige en veilige badlift een zeer goede optie. Een badlift helpt om veilig in en uit de badkuip te kunnen stappen en in een zittende positie zonder onderuit te glijden van het bad gebruik te kunnen maken. Vaak is een goede badlift ook opvouwbaar en licht in gewicht ,waardoor deze mee kan op vakantie of wanneer men ergens gaat logeren.
Antislipmatten:
Als er geen antislipvloeren in de douche of het bad aanwezig zijn, is het essentieel om deze te plaatsen. Het is ook aan te raden om deze vóór de wastafel en het toilet te plaatsen. Het is van belang dat het om antislipmatten gaat die speciaal voor dit doel gemaakt zijn en van goede kwaliteit zijn, anders kunnen ze juist gevaarlijk zijn.
Goede en heldere verlichting:
Het is van groot belang dat zowel de badkamer als het toilet goede en heldere verlichting hebben, zodat men goed kan zien waar men stapt.
Toiletverhoger:
Vooral nuttig voor mensen die moeite hebben met zitten of opstaan.
Extra lage opstap:
Voorkom dat er ergens overheen moet worden gestapt om de douche of het bad te gebruiken. Zo is bijvoorbeeld een opstap van 4 cm hoog een goede hoogte.
Handgreep:
In en rond de douche/het bad en aan weerszijden van het toilet. Gebruik geen handdoekhouders als vervanging voor een grijpstang. Deze zijn namelijk niet gemaakt om het gewicht van een persoon te kunnen dragen en kunnen daardoor juist gevaarlijk zijn.
Douchestoel/-zitje:
Afhankelijk van het mobiliteitsniveau van de gebruiker, zijn er veel mogelijkheden beschikbaar. Het is belangrijk om er één te kiezen die zowel in rechte als in gebogen oppervlakken kan worden geplaatst en een rugleuning heeft voor extra comfort.
4.2 Valpreventie op de trap
Naast de sanitaire ruimtes in huis, is de (vaste) trap een van de gevaarlijkste plekken wat betreft het vallen. Het gebeurt vaak dat men, wanneer traplopen niet meer gaat, het gebruik van de trap probeert te vermijden. Hierdoor wordt er bijvoorbeeld maar op één etage geleefd en wordt het bed naar beneden gebracht, waardoor de levenskwaliteit verslechtert en de controle over het hele huis verloren gaat. Een andere optie is om de trap toch te blijven gebruiken wanneer dat eigenlijk al niet meer gaat. Hierdoor waagt men zich in een gevaarlijke situatie door bijvoorbeeld de trap met de handen en voeten op en af te gaan.
Waardigheid, controle en zelfstandigheid behouden is zeer belangrijk voor onze levenskwaliteit. Wanneer we deze door middel van hulpmiddelen kunnen behouden en daardoor de vaak zeer negatieve gevolgen van vallen kunnen vermijden, is het zaak om daar werk van te maken. Ook hier kan een ergotherapeut uitkomst bieden.

Hoe maken we de trap valbestendig?
Stevige trapleuningen/handgrepen:
Zorg dat er aan beide zijden op verschillende punten langs de trap plekken zijn waar men zich aan kan vasthouden. Een extra beugel aan het einde van de trap waar de leuning eindigt kan ook veel steun bieden.
Goede belichting:
Zeker op de trap geldt dat alle treden goed zichtbaar moeten zijn. Het gaat hier dus niet om een gezellig sfeerlicht, maar om helder wit licht dat de gehele trap ruim belicht.
Geen gladde treden:
Zorg dat er op verschillende punten langs de trap en aan beide zijden plekken zijn waar men zich aan kan vasthouden. Een extra beugel aan het einde van de trap waar de leuning eindigt kan ook veel steun bieden.
Geen losliggend tapijt:
Losliggend tapijt is een van de meest voorkomende manieren om te struikelen. Zorg ervoor dat het tapijt professioneel op de treden wordt vastgemaakt of verwijder het tapijt compleet door het te vervangen met antisliptreden.
Mobiliteitshulpmiddel:
Ook het installeren van een toekomstbestendige traplift helpt bij het voorkomen van een val op de trap. Vaak wordt er te laat aan dit hulpmiddel gedacht. De meeste mensen die er één laten installeren hebben daarom als eerste reactie dat ze dat veel eerder hadden moeten doen. Het is belangrijk dat er bij het uitkiezen van een traplift vooral wordt gekeken naar de kwaliteit, een model dat bij de behoeftes van de gebruiker past en naar de veiligheid, want daar gaat het immers om.
4.3 Valpreventie in de woon- in slaapkamer
De slaapkamer en de woonkamer zijn ook plekken waar vaak valongelukken gebeuren. Kleine dingetjes waar we eigenlijk nooit bij stil staan, kunnen vaak gevaarlijker zijn dan we dachten. Gelukkig is er heel wat aan te doen!
Ook bij valpreventie in de woon- en slaapkamer geldt dat een ergotherapeut hier het best in kan adviseren en een persoonlijk advies op basis van de behoeftes van de inwoner kan creëren. De woning valbestendig maken is immers niet alleen een kwestie van obstakels in de woning verwijderen of aanpassen, ook wat de bewoner wel of niet in zijn of haar omgeving kan doen is uitermate belangrijk.

Hoe maken we de woon- en slaapkamer valbestendig?
Vloer; net als in andere gedeeltes van de woning is het verwijderen van tapijten die niet vastzitten van groot belang. Ook het verwijderen van drempels of het gebruik van drempelhulpen kan een uitkomst bieden.
Verhoogde meubels; door de bank, een stoel of het bed te verhogen, wordt het rechtstaan gemakkelijker, waardoor men zich stabieler voelt en meer grip heeft op het evenwicht. Een ‘sta-opstoel’ kan ook een comfortabel hulpmiddel zijn.
Geen losse snoeren; deze kunnen er namelijk voor zorgen dat men struikelt. Losse bedrading vastbinden of vastmaken is dus een logische maatregel.
Een bedsteun of pakpaal; een extra ‘optreksteun’ naast het bed plaatsen voor meer houvast. Een ‘pakpaal’ is ook een idee voor extra stabiliteit en steun in de woonkamer.
Obstakels en anderelosse spullen; bijvoorbeeld kastjes, tafeltjes, dozen kunnen het best worden opgeruimd, verwijderd of vastgezet. Deze kunnen er namelijk ervoor zorgen dat men hier over struikelt of valse steun geven.
Heel veel licht; hoe ouder we worden hoe minder goed onze ogen werken. Het is daarom ontzettend belangrijk dat er veel licht beschikbaar is en dat de lichtschakelaar gemakkelijk te bereiken is. Verlicht bijvoorbeeld het looppad van de slaapkamer naar het toilet, zodat dit goed zichtbaar is als de persoon ’s nachts naar het toilet moet gaan.
Ruimte tussen de meubels;om vallen te voorkomen, is het belangrijk om genoeg ruimte tussen meubels te laten. Zorg er tevens voor dat er geen obstakels staan, zodat het ook met een stok of rollator gemakkelijk is om te passeren.

4.4 Valpreventie in de keuken
Ook in de keuken gelden de algemene valpreventiemaatregelen zoals een goede verlichting, een gelijke vloer en geen losse vloerkleedjes of andere spullen. In de keuken kan er ook nog rekening gehouden worden met:
- Keukenkastjes;de spullen die het meest gebruikt worden kunnen het best op de onderste planken worden geplaatst zodat ze gemakkelijk te bereiken zijn. Op deze manier is leunen op het aanrecht niet nodig en kunnen krukjes of ladders te worden vermeden.
4.5 Valpreventie in de tuin
In de tuin bezig zijn is en blijft een goede activiteit om in beweging te blijven. Lees bijvoorbeeld ons artikel Tuinieren voor ouderen; de voordelen van een therapeutische tuin op onze blog vol met tips en voordelen van tuinieren. We hebben gezien dat bewegen juist goed is om vallen te voorkomen. Ook tuinieren is hier een goed voorbeeld van, maar het moet natuurlijk wel veilig blijven.
Er zijn kleine dingen die we in de tuin kunnen aanpassen om deze meteen veel valbestendiger te maken. Bekijk hieronder de belangrijkste punten:

Een buitentraplift installeren: is de tuin of het terras alleen via een trap toegankelijk? Dan is een weerbestendige buitentraplift een goede optie om gladde en/of onregelmatige treden op een veilige manier te blijven gebruiken.
Ruim tuingerief op: zorg voor een plek waar al het tuingerief gemakkelijk op te bergen is en nog steeds gemakkelijk toegankelijk blijft. Bijvoorbeeld in de schuur of in een hermetisch te sluiten kist. Het is belangrijk dat dit niet in de tuin blijft slingeren en zodoende voor struikelgevaar kan zorgen.
Boorden nooit breder dan 1 meter: wanneer de boorden niet breder dan 1 meter zijn kan de persoon er altijd gemakkelijk bij.
Overzichtelijke looproutes en verlichting: het is van belang dat de paden niet glibberig worden wanneer het geregend, gesneeuwd of gevroren heeft. Het is zelfs de moeite waard om dit soort paden te vervangen door slipvrij materiaal. Uiteraard moeten de looproutes zo goed mogelijk met helder licht verlicht zijn.
Een buitentraplift installeren: is de tuin of het terras alleen via een trap toegankelijk? Dan is een weerbestendige buitentraplift een goede optie om gladde en/of onregelmatige treden op een veilige manier te blijven gebruiken.
Ruim tuingerief op: zorg voor een plek waar al het tuingerief gemakkelijk op te bergen is en nog steeds gemakkelijk toegankelijk blijft. Bijvoorbeeld in de schuur of in een hermetisch te sluiten kist. Het is belangrijk dat dit niet in de tuin blijft slingeren en zodoende voor struikelgevaar kan zorgen.
Boorden nooit breder dan 1 meter: wanneer de boorden niet breder dan 1 meter zijn kan de persoon er altijd gemakkelijk bij.
Overzichtelijke looproutes en verlichting: het is van belang dat de paden niet glibberig worden wanneer het geregend, gesneeuwd of gevroren heeft. Het is zelfs de moeite waard om dit soort paden te vervangen door slipvrij materiaal. Uiteraard moeten de looproutes zo goed mogelijk met helder licht verlicht zijn.
4.6 Valpreventie en schoeisel
Schoenen hebben niet alleen invloed op iemands evenwicht, maar ook op het valrisico. Verkeerd schoeisel kan ervoor zorgen dat de gebruiker uitglijdt, struikelt of valt. Ook zonder schoenen thuis rondlopen kan voor valgevaar zorgen. Zo wordt bijvoorbeeld door alleen op sokken te stappen de kans op uitglijden vergroot.
Goede schoenen kunnen dus een grote factor zijn bij het voorkomen van vallen, maar waar moet opgelet worden bij het uitkiezen van valbestendige schoenen? We kijken eerst naar het type schoenen dat ouderen thuis vaak dragen.
Uit onderzoek is gebleken dat ouderen vaak pantoffels, sokken, schoenen die niet goed zitten of instappers dragen. Deze zijn in de meeste gevallen gemaakt van zacht materiaal wat problemen zoals hallux valgus – of voetknobbel – in de hand kan werken. Helaas geven deze schoenen vaak niet genoeg houvast en kunnen daarom een gevaar zijn voor het bewaren van het evenwicht.
Ook buiten het huis wordt vaak gezien dat men kiest voor te grote, te flexibele of te lange schoenen om pijnlijke voeten comfort te bieden. Schoenen zonder veters of met een andere manier om de schoen te ”sluiten’, worden ook vaak aangedaan omdat het moeilijk is om de schoen dicht te maken. Men moet zich dan immers bukken.
Uiteraard is het van groot belang dat men goed zittende schoenen draagt die zowel comfort aan de voeten als veiligheid bieden. Er moet dus een balans gevonden worden tussen een schoen die én comfortabel zit én veilig is.
Waar moeten ouderen op letten bij het kopen van valbestendige schoenen?
Ondersteunde hielkraag;
Biedt extra ondersteuning aan de enkel waardoor we letterlijk ‘steviger in onze schoenen’ staan en meer evenwicht hebben.
Dunne, stevige tussenzool;
Voor comfort en grip. Een compleet dikke zool kan ervoor zorgen dat de gebruiker minder voelt, waardoor het evenwicht afneemt. Het is echter wel van belang dat het om een stevige zool gaat.
Lage hakhoogte;
Hoge haken worden geassocieerd met een verhoogd valrisico, doordat het zwaartepunt van de gebruiker naar voren wordt verschoven en zodoende zowel het evenwicht als de houding kan aantasten.
Slipvaste zool;
Van rubber en niet van leer. Dit om er voor te zorgen dat de drager een goede grip op de ondergrond heeft.
Afgeschuinde hiel;
Kan meer grip bieden, vooral bij een natte ondergrond.
Sluitsysteem;
Veters of klittenband zorgen ervoor dat de schoen meer naar de voet wordt gevormd en dus beter zit.
Goed zittende schoenen;
Losse of versleten schoenen zorgen niet voor voldoende stabiliteit en helpen dus niet bij het voorkomen van vallen.
Natuurlijk kunnen er thuis wel pantoffels worden gedragen. Het is echter van belang dat deze een stroeve zool hebben en de voet goed omsluiten. Deze zijn vaak te verkrijgen bij een schoenenspeciaalzaak.

4.7 Hulpmiddelen voor valpreventie
Bepaalde hulpmiddelen kunnen helpen om vallen te voorkomen. Zoals we in dit hoofdstuk hebben kunnen zien, kan bijvoorbeeld een traplift en/of een inloopdouche uitkomst bieden om langer zelfstandig thuis te blijven wonen. Er zijn ook kleinere hulpmiddelen die zowel binnenshuis als buitenshuis kunnen helpen om vallen te voorkomen.
Binnenhuisrollator;
Is vaak een smallere versie van de traditionele rollator, waardoor deze goed thuis te gebruiken is en gemakkelijker door smallere ruimtes te manouveren is. Let wel; de binnenhuisrollator is niet geschikt voor gebruik buiten.
Buitenhuisrollator;
Een buitenhuisrollator is vaak wat robuuster zodat deze goed te gebruiken is op verschillende ondergronden. Voor een wandeling in het bos maar ook buiten op straat. Bij het uitkiezen van een rollator is het belangrijk om na te gaan wat belangrijk is voor de gebruiker. Zorg voor de rollator is ook belangrijk, zeker in verband met de goede werking van de remmen.
(Wandel)stok met klem;
Een (wandel)stok kan dat extra beetje steun geven bij het rechtstaan en bij het stappen in huis of buiten. Het is echter van belang dat deze met een klem komt zodat de stok blijft staan en deze niet op de grond valt, waardoor de persoon zich moet bukken om hem op te rapen.
5. Maatregelen voor valpreventie
Aanpassingen aan de woonomgeving
Evaluatie van het medicatiegebruik
Schoeisel
Verbeteren van het evenwicht
Vitamine D-inname
Verbeteren van het gezichtsvermogen
5.1 Valpreventie en medicatie
Zoals we bij de valrisicofactoren hebben gezien, kunnen sommige medicijnen het vallen beïnvloeden. Sterker nog, vallen en medicatie gaan vaak hand in hand. Dat is bijvoorbeeld het geval bij psychofarmaca. Wanneer iemand de ziekte van Parkinson heeft of bij dementie worden dit soort medicijnen vaak voorgeschreven. Hoe kunnen we hier op zo een manier mee omgaan dat er toch wordt gewerkt aan valpreventie?
Er zijn dus wel degelijk medicijnen die de kans op vallen vergroten. Wanneer u één of meerdere van de volgende medicijnen gebruikt, kunt u dit het best met uw huisarts bespreken. Wie weet is een herbeoordeling van uw medicijninname nodig.
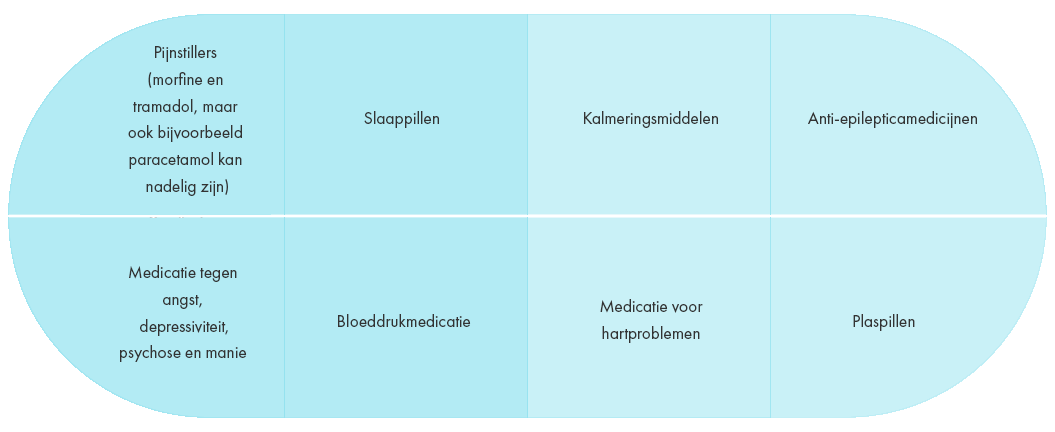
- Pijnstillers (morfine en tramadol, maar ook bijvoorbeeld paracetamol kan nadelig zijn)
- Slaappillen
- Kalmeringsmiddelen
- Anti-epilepticamedicijnen
- Medicatie tegen angst, depressiviteit, psychose en manie
- Bloeddrukmedicatie
- Medicatie voor hartproblemen
- Plaspillen
Symptomen dat uw medicatie misschien niet helpt bij het voorkomen van vallen zijn:
- Duizeligheid
- Zich suf voelen
- Een slaperig gevoel hebben
Bespreek vooral deze symptomen met uw (huis)arts, ook wanneer u zich bijvoorbeeld niet comfortabel voelt met de hoeveelheid medicijnen die u neemt.
5.2 Waarom is bewegen voor ouderen zo belangrijk bij valpreventie?
Beweegprogramma’s voor ouderen zijn vooral belangrijk met het oog op het verbeteren van iemands mobiliteit en spierkracht, met als doel om het evenwicht of de balans te versterken. Uit onderzoek blijkt dat dit zeer effectief is om vallen te voorkomen en voor een algeheel welzijn zorgt. Ook kan actief bezig zijn met een bewegingsactiviteit het vertrouwen geven dat men bijvoorbeeld na één keer vallen is verloren. Hierdoor zal er minder valangst ontstaan.
Wandelen is een bewegingsactiviteit die veel ouderen graag doen. Frisse lucht en beweging is ook zeker aan te raden. Zeker voor ouderen zonder verhoogd valrisico is wandelen altijd een goede bezigheid. Wandelen is echter niet voldoende om de spierkracht en daardoor het evenwicht te verbeteren. Voor ouderen met evenwichtsproblemen wordt daarom eerst een valpreventiecursus die gericht is op het versterken van de spierkracht aangeraden.
5.3 Waar kunt u informatie vinden over een valpreventiecursus?
Er bestaan verschillende valpreventiecursussen voor ouderen in België. Deze kunnen via lokale initiatieven georganiseerd worden, maar ook bij kinesitherapeuten. Voor meer informatie kunt u het best bij uw huisarts of bij uw lokale zorgverlener informeren.
Bent u slecht ter been of op andere wijze beperkt in uw mobiliteit? Bekijk hier wat er allemaal bestaat om reizen zo ontspannen mogelijk voor u te maken, en waar u allemaal recht op heeft.
6. Handige extra informatie voor valpreventie bij ouderen
6.1 Valpreventieweek
België is een land waar veel aandacht aan valpreventie wordt besteed. Een van de grootste jaarlijkse initiatieven is de Valpreventieweek die valpreventie.be jaarlijks organiseert. Gedurende deze week wordt er extra aandacht gegeven aan valpreventie en wordt er gewerkt aan voorlichting over dit thema. Afgelopen jaar werd de valpreventieweek wegens de coronapandemie helaas geannuleerd.
Over het hele land worden er via allerlei instanties zoals kinesitherapiecentra, gezondheidscentra en sportgelegenheden activiteiten georganiseerd die de bewustwording van valpreventie centraal stellen. Deze week vindt meestal plaats in de eerste week van april, maar dit kan per jaar verschillen.
Thuis bewegen tijdens de coronacrisis
In april 2020 presenteerde het middagjournaal elke dag in samenwerking met Okra het programma ‘Beweeg in uw kot‘. Met simpele oefeningen om toch in beweging te blijven in een tijd dat we vooral thuis moeten blijven.
6.2 Blijf bij het rechtstaan eerst even op de rand van het bed zitten
Bij het uit bed stappen zakt onze bloeddruk even naar beneden. Dit gebeurt omdat we net een hele nacht gelegen hebben en het hart weer harder moet pompen om genoeg bloed naar het hoofd te sturen. Door het zakken van de bloeddruk kan men zich duizelig of onstabiel voelen, waardoor de kans op vallen wordt vergroot. Wanneer we eerst even de kans aan ons lichaam geven om ook wakker te worden kan dit valrisico voorkomen worden.

6.2 Blijf bij het rechtstaan eerst even op de rand van het bed zitten
Bij het uit bed stappen zakt onze bloeddruk even naar beneden. Dit gebeurt omdat we net een hele nacht gelegen hebben en het hart weer harder moet pompen om genoeg bloed naar het hoofd te sturen. Door het zakken van de bloeddruk kan men zich duizelig of onstabiel voelen, waardoor de kans op vallen wordt vergroot. Wanneer we eerst even de kans aan ons lichaam geven om ook wakker te worden kan dit valrisico voorkomen worden.

6.3 Checklist voor valpreventie
Deze handige afvinklijst voor valpreventie kan u een beter beeld geven van uw eigen valrisico. Kunt u de meeste punten afvinken? Dan lijkt het erop dat u een laag valrisico heeft. Kunt u juist weinig van de onderstaande punten afvinken? Dan is uw valrisico wellicht hoger. In beide gevallen is het een goed idee om met uw huisarts te praten voor voorlichting op het gebied van valpreventie.
Hoe goed voldoet uw woning aan uw valpreventiebehoeften?
Trappen:
- De traptreden verkeren in een goede staat.
- De treden hebben een gladde ondergrond zonder (losliggend) tapijt.
- Er zijn trapleuningen aan beide kanten van het trappenhuis.
- De trap is ruim verlicht.
- Er zijn extra handgrepen aan de boven- en onderkant van de trap.
- De trap heeft een mobiliteitshulpmiddel zoals een traplift.
Badkamer en toilet:
- Het bad is door een (seniorvriendelijke) inloopdouche vervangen.
- Het bad/de douche heeft een extra lage opstap.
- Er liggen veilige antislipmatten op strategische plekken.
- Er zijn veilige handgrepen in en rond de douche en aan weerzijden van het toilet.
- Er is een veilige plek om tijdens het wassen en indien nodig te zitten.
- Het toilet heeft een toiletverhoger.
- De ruimtes zijn goed en voldoende verlicht.
- De artikelen die het vaakst worden gebruikt zijn makkelijk te bereiken.
Keuken, woon- en slaapkamer:
- De vloer is voorzien van een gladde effen ondergrond.
- Er zijn geen drempels of losliggend tapijt.
- Er liggen geen losse snoeren.
- De ruimte is goed en voldoende verlicht.
- Waar nodig zijn er nachtlampjes.
- Meubels zoals de bank of het bed zijn verhoogd.
- Er is een bedsteun of een pakpaal voor extra houvast.
- Er zijn zo min mogelijk obstakels of losse spullen.
- De spullen die het meest worden gebruikt staan op de onderste planken.
Tuin en buiten :
- De looproutes zijn overzichtelijk.
- De looproutes worden niet glad of gevaarlijk wanneer het regent/sneeuwt.
- Er is voldoende verlichting.
- Een eventuele trap heeft een mobiliteitshulpmiddel zoals een buitentraplift.
- Er zijn goede parkeervoorzieningen.
- De toegang tot de deur is gemakkelijk te bereiken.
Hoe goed voldoet uw gezondheid aan uw valpreventiebehoeften?
- U weegt meer dan 60kg.
- U heeft na uw 50ste nog nooit een bot gebroken.
- Geen van uw ouders hebben ooit een heup gebroken.
- Uw mobiliteit is de afgelopen tijd niet verminderd.
- U heeft geen reumatoïde artritis.
- U bent het afgelopen jaar niet gevallen.
- U heeft glucocorticoïden niet langer dan 3 maanden gebruikt.
- U heeft geen diabetes, COPD, darmziekte, verhoogde schildklierwerking of epilepsie.
- U heeft geen moeite met cognitieve functies zoals aandacht en concentratie.
- U voelt zich niet verward of duizelig.
- U moet ’s avonds niet vaak naar het toilet.
- U heeft geen verslechterd hoor-of gezichtsvermogen.
- U heeft geen last van hallux-valgus/een voetknobbel.
- U heeft geen osteoporose.
- Uw gehalte aan vitamine D of calcium is niet te laag.
- U heeft geen pijn in de knieën of ergens anders waardoor u zich minder stabiel voelt.
- U beweegt voldoende en geeft aandacht aan het versterken van spierkracht, coördinatie en evenwicht.
- U gebruikt stevige ondersteunende schoenen met stroeve zool en lage hak.
- U bespreekt uw medicijninname met uw huisarts.
- U doet mee aan beweeg- en valpreventiecursussen.
- U blijft bij het rechtstaan eerst even op de rand van het bed zitten om duizeligheid te voorkomen.
6.4 Bronnen
Expertisecentrum Val-en fractuurpreventie Vlaanderen
Longitudinal Aging Study Amsterdam
Zorgvoorbeter.nl/valpreventie-ouderen/
Privé-valongevallen bij ouderen – Veligheid.nl
Effectiviteit van valpreventie bij ouderen met cognitieve problemen en dementie
Informatie met betrekking tot valpreventie UMC Utrecht
Folder “Medicatie en vallen” veiligheid.nl
Tromp AM, Smit JH, Deeg DJ, Bouter LM, Lips P. Predictors for falls and fractures in the Longitudinal Aging Study Amsterdam. J Bone Miner Res. 1998;13:1932-9
https://osteoporosevereniging.nl/
KNGF-richtlijn Parkinson Praktijkrichtlijn
Nederlandse Vereniging voor Klinische Geriatrie (NVKG). De ‘Richtlijn Preventie van Valincidenten’
Optimizing footwear for older people at risk of falls – JRRD
Disclaimer:
Wij hebben de grootst mogelijke zorgvuldigheid in acht genomen bij het schrijven van dit artikel. Mochten er toch eventuele onjuistheden in voorkomen, dan aanvaardt Stannah Stairlift ltd daar geen verantwoordelijkheden voor.







